Che cosa è il piede diabetico
"Piede diabetico" è un termine che indica in maniera generica tutte le problematiche cliniche che interessano il piede dei pazienti diabetici e che hanno come causa specifica il diabete. Sono pertanto patologie legate alle 2 complicanze croniche del diabete che interessano gli arti inferiori:
- la neuropatia diabetica
- la vasculopatia periferica
La manifestazione più comune è l’ulcerazione del piede (definita comunemente ulcera diabetica). In realtà tutta una serie di altre condizioni cliniche, che vanno dalla secchezza cutanea fino ad arrivare a tipiche deformità delle dita o del piede, fanno parte del quadro clinico definito come “piede diabetico”.
L’infezione rappresenta una complicanza sia delle lesioni di origine neuropatica sia di quelle di origine ischemica, e configura un terzo quadro che viene definito come "piede infetto".
Esistono però anche altre manifestazioni meno comuni del piede diabetico come ad esempio il “piede di Charcot”. Questa patologia interessa i tessuti molli con coinvolgimento successivo delle ossa del piede. Queste, divenute particolarmente fragili, vanno incontro a fratture anche in assenza traumi importanti. Nella foto seguente è rappresentato un esempio di frattura con collasso dell'arco plantare: il piede assume un aspetto piatto o addirittura a dondolo con il mesopiede che diventa la parte del piede su cui viene posto il maggior carico durante la deambulazione.

Per comprendere quello che succede bisogna far riferimento all'arco romano, dove i massi di pietra, incastrati tra di loro, vanno a formare l’arco senza alcun bisogno di essere cementati. Quando anche un solo di questi massi si spacca l’arco crolla immediatamente.
Nel piede di Charcot succede esattamente la stessa cosa: la frattura di anche un solo osso tarsale può comportare il crollo della volta plantare ed il piede viene ad assumere il tipico aspetto tozzo e deforme che caratterizza il piede di Charcot conclamato.
Nel Documento Internazionale di Consensus realizzato dall’International Working Group of Diabetic Foot (IWGDF), un gruppo di esperti definisce il piede diabetico come "Piede con alterazioni anatomo-funzionali determinate dall’arteriopatia occlusive periferica e/o dalla neuropatia diabetica".
E’ per questo motivo che il piede diabetico viene definito come una complicanza delle complicanze.
Come si manifesta il piede diabetico
Il piede diabetico è una condizione che non si manifesta in tutti pazienti diabetici, ma esclusivamente in quei pazienti che hanno già una complicanza cronica del diabete come la neuropatia e/o vasculopatia periferica.
Lo sviluppo di un piede diabetico è sempre preceduto da un lungo periodo (in termini di anni) di diabete mal curato o trascurato con glicemia costantemente elevata. In altri casi si manifesta in pazienti che non sapevano di essere diabetici: a volte il piede diabetico può essere la manifestazione clinica con cui si scopre un diabete non noto ma già di lunga durata.
Una lunga durata di malattia non adeguatamente controllata è alla base dello sviluppo delle complicanze croniche del diabete come la neuropatia periferica o l’arteriopatia. Queste complicanze rappresentano i fattori di rischio alla base del piede diabetico e la loro individuazione permette di definire esattamente il rischio di andare incontro ad ulcerazione del piede.
Utilizzando specifici test è possibile definire esattamente, per ciascun paziente, il rischio di andare incontro a processi ulcerativi, ed è quindi possibile adottare misure di prevenzione adeguate al livello di rischio.
Come già indicato, affinché si sviluppi il piede diabetico è necessario che sia presente almeno una complicanza cronica tra neuropatia e vasculopatia periferica:
- La neuropatia sarà responsabile di una ridotta sensibilità del piede. Per tale motivo il piede sarà più vulnerabile a condizioni esterne quali calzature troppo strette o temperature eccessive che si possono incontrare ad esempio in estate camminando a piedi nudi sulla sabbia. Inoltre la neuropatia sarà responsabile di una modalità diversa di cammino con la comparsa di iper-carichi plantari nella cui sede si sviluppano poi tipicamente le ulcere neuropatiche.
- La vasculopatia periferica rende i piedi più vulnerabili a causa dell’insufficiente irrorazione di tutte le strutture del piede e soprattutto della pelle a causa del ridotto apporto di ossigeno. La cute diventa progressivamente più fragile e può così andare incontro ad ulcerazioni di difficile guarigione proprio a causa dell’insufficiente apporto di sangue.
A seconda della entità della neuropatia e o della vasculopatia si potrà definire un rischio ulcerativo nei singoli pazienti diabetici. Ogni singolo paziente diabetico dovrebbe essere a conoscenza del suo rischio ulcerativo per mettere in atto tutti i provvedimenti necessari ad evitare che compaiano le ulcere.
Nella foto vediamo un esempio di ustione causato dalla perdita di sensibilità: il paziente aveva messo i piedi davanti al focolare e si era addormentato, senza avere il minimo sentore di quello che stava accadendo.
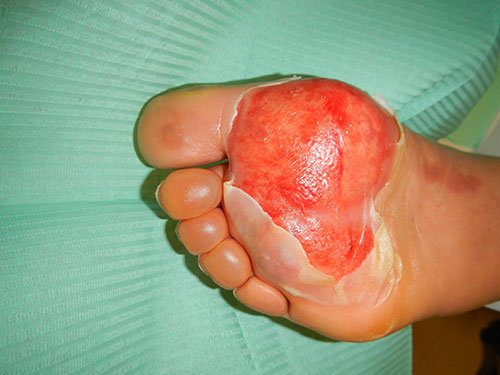
Venendo meno la sensibilità termica e dolorifica, i pazienti con neuropatia periferica non sono in grado di avvertire situazioni pericolose che possono manifestarsi, come ad esempio nel caso di contatto con temperature eccessive.
Sono a rischio di piede diabetico?
E' possibile sapere se si è a rischio di piede diabetico. La presenza di neuropatia, vasculopatia periferica, di deformità del piede ed una storia di pregresse ulcere e/o amputazioni definiscono 4classi di rischio con probabilità crescente di andare incontro ad ulcerazione.
- Nella classe 0 si inseriscono i pazienti che non hanno né neuropatia né vasculopatia periferica ed ovviamente non hanno storia di ulcere del piede. Possono avere ipercheratosi (calli) plantari e/o deformità delle dita quali dita ad artiglio e/o a martello, alluce valgo, ma queste deformità non sono collegate al diabete. Le callosità non evolvono verso l’ulcerazione in quanto il paziente avendo una sensibilità intatta è in grado di avvertire il fastidio della callosità e può prendere provvedimenti. Questi pazienti non hanno alcun rischio di andare incontro ad ulcerazioni.
- Della classe 1 fanno parte i pazienti che hanno una ridotta sensibilità periferica, ma non hanno ipercarico plantare, cioè non hanno calli che possono determinare un’ ulcera. I pazienti appartenenti a questa classe di rischio devono essere molto attenti alla scelta delle calzature perché possono sentire come comode anche calzature più strette del dovuto, possono non avvertire delle cuciture della tomaia che strisciando sulla pelle possono determinare lesioni. Inoltre possono non avvertire le temperatura eccessiva (ad esempio quella dell’acqua per lavare i piedi), delle fonti di calore d’inverno (stufa, focolare, etc.) e della sabbia d’estate.
- Nella classe 2 sono inclusi i pazienti che oltre alla ridotta sensibilità periferica hanno anche delle modifiche del modo di camminare che comportano la comparsa di ipercheratosi (calli). I calli si sviluppano in quanto in particolare aree del piede vengono esercitate ad ogni passo dei carichi eccessivi a cui la pelle risponde con il suo ispessimento. Il problema deriva dal fatto che il callo non viene avvertito e quindi mentre originariamente nasce come un meccanismo di difesa della pelle sottoposta ad un carico eccessivo, diventa, proprio per il persistere inavvertito di una carico abnorme, un meccanismo di lesione, e l’ulcera si sviluppa proprio al di sotto del callo. In questi pazienti un trattamento podologico regolare con la rimozione delle ipercheratosi, e la selezione di scarpe adeguate munite di inserti plantari in grado di determinare una riduzione degli ipercarichi plantari, possono ridurre in maniera significativa il rischio di andare incontro ad ulcerazione. A questa classe di rischio appartengono anche i pazienti con vasculopatia periferica. Questi pazienti a causa del ridotto apporto di sangue hanno la cute particolarmente fragile e per tale motivo possono andare incontro ad ulcerazione anche in seguito a traumi modesti, e soprattutto possono sviluppare delle vere e proprie aree di necrosi (gangrena) di difficile guarigione.
- Nella classe 3 vengono inseriti i pazienti diabetici che hanno già avuto ulcerazione, necrosi, amputazione. Quindi pazienti in cui è altissimo il rischio di recidiva. I dati epidemiologici dimostrano che in assenza di specifici protocolli di prevenzione questi pazienti possono andare incontro a recidiva di lesione nel 50% dei casi entro un anno dalla guarigione. E’ per tale motivo che vengono considerati ad elevatissimo rischio e quindi necessitano di follow-up strettissimo con visite podologiche a cadenza mensile e l’utilizzo di calzature protettive munite di inserto plantare su misura, da utilizzare sia fuori casa che in casa.
Accertamenti da fare in caso di sospetto piede diabetico
Tutti i pazienti diabetici dovrebbero essere a conoscenza del loro rischio di sviluppare una lesione ulcerativa a carico del piede. Come criterio generale si intende come “piede diabetico” il manifestarsi di qualsiasi complicanza del diabete che interessi gli arti inferiori indipendentemente dalla comparsa di una ulcerazione del piede, ed in questo senso tutti i pazienti con una neuropatia e/o una arteriopatia periferica sono considerati affetti da piede diabetico anche se non hanno mai avuto un’ulcera.
Per i pazienti però il termine “piede diabetico” è sinonimo di ulcera del piede legata alla presenza del diabete e quindi il “sospetto” di piede diabetico va riportato alla identificazione delle cause che portano alla comparsa di ulcerazione. Ancora una volta bisogna fare riferimento alle due condizioni base che pongono il piede a rischio di ulcerazione e cioè alla neuropatia periferica con la sua componente sensitiva che determina una riduzione di tutte le forme di sensibilità rilevate dal piede (tattile, termica, dolorifica, etc.) e con la sua componente motoria che è responsabile delle modifiche del passo e del manifestarsi di aree di ipercarico plantare a carico di alcune parti le piede, ed alla vasculopatia periferica che limitando l’apporto di sangue e sostanze nutrienti a carico del piede è di fatto responsabile di una intrinseca fragilità e vulnerabilità di tutte le strutture del piede compresa la cute, che quindi può andare facilmente incontro ad ulcerazione.
Gli accertamenti da fare sono quelli che ci permettono di evidenziare la presenza di una neuropatia periferica:
- ricerca dei riflessi achillei
- valutazione della sensibilità al monofilamento o la sensibilità alla vibrazione misurata con il diapason o con il biotesiometro
La presenza di una vasculopatia periferica viene sospettata dall’assenza dei polsi pedidio e tibiale posteriore, quantizzata dalla rilevazione dell’indice pressorio gamba/ braccio (indice pressorio gamba/braccio definito anche ABI dal termine inglese Ankle Brachial Index) e meglio definita dall’ecodoppler che è in grado di identificare le alterazioni di flusso sanguigno in funzione delle alterazioni patologiche delle arterie come le stenosi e le vere e proprie occlusioni.
Come curare il piede diabetico
Le cure per il piede diabetico sono legate alla necessità di trattamento della lesione ulcerativa nel momento in cui si è instaurata. Il percorso di cura, tranne alcuni elementi comuni, è differente quando l’ulcera è neuropatica, conseguente della neuropatia periferica, o quando l’ulcera è ischemica, ovvero legata alla presenza di una vasculopatia periferica.
Cura dell'ulcera neuropatica
Analizziamo i vari trattamenti in caso di ulcera neuropatica. Ecco nella foto una tipica ulcera neuropatica definita anche mal perforante plantare:
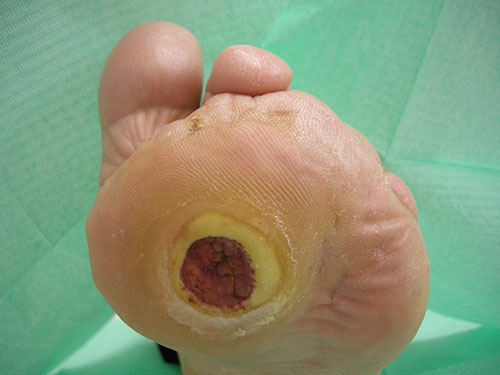
Le caratteristiche che la contraddistinguono sono le seguenti:
- la localizzazione: sempre nelle aree di carico plantare. In questo caso è a livello della terza testa metatarsale.
- l'ipercheratosi: la presenza di un orletto di ipercheratosi che circonda l’ulcera è indicative del fatto che l’ulcera si è sviluppata in un area in cui il sovraccarico plantare ha determinato inizialmente un callo (ipercheratosi). Proprio al di sotto della callosità, con il persistere dell'ipercarico si sviluppa l’ulcera.
- il fondo dell’ulcera: è sempre presente un tessuto rosso sanioso con scarsa tendenza al sanguinamento, perchè il tessuto di granulazione, necessario per I processi riparativi viene ad essere mortificato dalla persistenza dell’ipercarico. Per questo motivo l’ulcera, in assenza di idonei presidi necessari per scaricare il piede, tende a cronicizzare senza mostrare alcun segno di guarigione.
- l’assenza di dolore: tipicamente le ulcere neuropatiche si sviluppano in pazienti diabetici con neuropatia periferica. In presenza di neuropatia le fibre nervosa deputate alla trasmissione del dolore sono coinvolte e quindi non più in grado di trasmettere il dolore. Il paziente della lesione non aveva alcun dolore dalla sua ulcera del piede.
il trattamento della lesione presuppone l’utilizzo di presidi che permettano la riduzione dell’ipercarico plantare. Il sistema migliore per ridurre l’ipercarico plantare è il gambaletto gessato a contatto totale che, scaricando il carico della persona sulla gamba, riduce significativamente il carico esercitato sulla pianta del piede.
Altri sistemi sono i tutori di scarico come l’Aricast o il Diabwalker, che utilizzano lo stesso principio del gambaletto gessato ma con sistemi rimovibili ed infine i sistemi di scarico come lo Stabil-d o la calzatura Teradiab che possono essere utilizzati quando il gambaletto gessato o i tutori sono controindicati.
Cura delle lesioni ischemiche
Nel caso del trattamento delle lesioni ischemiche, l’elemento centrale del trattamento è la possibilità di migliorare il flusso all'arto interessato dalla lesione per aumentare la quantità di sangue che arriva all'ulcera. In questo caso le terapie mediche con i farmaci sono assolutamente inefficaci per cui è necessario ricorrere agli interventi di “rivascolarizzazione”, interventi che permettono effettivamente di aumentare il flusso a livello del piede.
Gli interventi di rivascolarizzazione sono stati tradizionalmente rappresentati dagli interventi di by-pass, veri e propri interventi chirurgici in cui o le vene stesse del paziente o “tubi” artificiali vengono utilizzati per creare nuove strade che conducono il sangue fino al piede. Questa tipologia di intervento è estremamente difficile, implica interventi chirurgici molto lunghi, molto spesso troppo impegnativi da sopportare per i pazienti diabetici che frequentemente accanto ai problemi di arteriopatia periferica hanno anche altri problemi a carico del cuore (scompenso cardiaco), rene (insufficienza renale), etc.
In alternativa oggi ha preso piede una modalità di trattamento molto più facilmente attuabile: la rivascolarizzazione per via endoluminale. Questo tipo di rivascolarizzazione prevede l’accesso all'arteria femorale tramite un catetere che può raggiungere le parti più distali del piede. Questo catetere è munito di un palloncino in grado di dilatare le arterie dove ci sono i restringimenti (stenosi) permettendo così di ripristinare il flusso sanguigno.
L’avvento di questa metodica, definita angioplastica endoluminale, ha contribuito in maniera significativa a ridurre le amputazioni nei pazienti diabetici.